
 Статья
Статья
 27.02.2025
27.02.2025
Опыт применения препарата Ливостор у больных с ИБС и сахарным диабетом 2 типа
Е.И. Митченко, В.Ю. Романов, Т.В. Беляева, И.В. Чулаевская ННЦ «Институт кардиологииим. Н.Д. Стражеско» АМН Украины
В настоящее время вклад сердечно-сосудистых заболеваний в общую структуру причин смертности большинства стран Европы и Северной Америки составляет около 50%. Медико-социальный аспект данной проблемы заключается не только в уменьшении продолжительности и ухудшении качества жизни, но и в значительном влиянии на экономический потенциал страны. Болезни системы кровообращения занимают первое место в структуре смертности населения Украины (63,4%) и представлены в основном ишемической болезнью сердца (ИБС) и цереброваскулярными заболеваниями, патогенетической основой которых является атеросклеротическое поражение кровеносных сосудов.
С 1995 года Европейским обществом кардиологов реализуется программа исследований по первичной и вторичной профилактике сердечно-сосудистых заболеваний (Euro Heart Surveyon Secondary and Primary Preventionof Coronary Heart Disease), в которой анализ факторов риска представлен исследованиями EUROASPIRE-I(1995–1996), EUROASPIRE-II (1999–2000) и EUROASPIRE-ІІІ (2006–2007). В последнем из приведенных исследований приняли участие 4366 пациентов с высоким сердечно-сосудистым риском. Его результаты продемонстрировали, что 16% обследованных курят; у 43% — ожирение и у 62% — центральное ожирение; у 71% — повышение артериального давления (АД) (140/90 мм рт. ст., либо 130/80 мм рт. ст. при наличии сахарного диабета (СД) 2 типа); у 79% — холестерин выше целевого уровня (4,5 ммоль/л); у 39% диагностирован СД 2 типа, только у 53% из них он компенсирован (HbA1c6,5%).
Результаты большинства экспериментальных, эпидемиологических и клинических исследований демонстрируют тесную связь между нарушениями липидного обмена и развитием атеросклероза. Повышенный уровень холестерина является одним из основных модифицируемых факторов риска развития ишемической болезни сердца. В начале 90-х годов прошлого столетия, анализ проведенных исследований продемонстрировал, что риск развития ИБС начинает повышаться при уровне холестерина выше 180 мг/дл (4,64 ммоль/л), в связи с чем было предложено проведение скрининговых исследований по определению уровней холестерина у всех мужчин в возрасте от 35 до 65 и у женщин от 45 до 65 лет. В исследовании INTERHEART было продемонстрировано, что 45% сердечнососудистых событий у жителей Западной Европы были связаны с различными проявлениями дислипидемии. В связи с этим в рекомендациях по профилактике сердечно-сосудистых заболеваний (2007) в европейских странах целевым значением холестерина обозначен уровень <4,5 ммоль/л (175 мг/дл), при возможности <4,0 ммоль/л (155 мг/дл) для пациентов имеющих ИБС или высокий риск ее развития, а также СД. Прогностически неблагоприятное значение гиперхолестеринемии подтвердили результаты многоцентровых исследований, таких как MRFIT (Multiple Risk Factor Intervention Trial) и Seven Countries Study, согласно которым на больших популяциях продемонстрирован рост абсолютных и относительных характеристик смертности от ИБС в прямой зависимости от уровня общего холестерина (ОХС). Интересные результаты были получены в исследовании по выявлению гиперхолестеринемии в США, заключающиеся в сравнительном анализе уровней ОХС среди населения и процента выявления гиперхолестеринемии в период с 1980–1982 до 2000–2002 годов, которые отразили результаты реализации Национальной образовательной программы по холестерину. Было отмечено снижение средних уровней общего холестерина за 20 лет наблюдения с 5,49 до 5,16 ммоль/л у мужчин и с 5,38 до 5,09 ммоль/л у женщин. Целесообразность активного лечения дислипидемий подтверждают результаты этой прогрммы, которые продемонстрировали, что снижение на 1% среднего уровня общего холестерина у жителей страны уменьшало на 2% смертность от сердечно-сосудистых заболеваний. Согласно официальной статистике использование гиполипидемических препаратов в США составляет 95%, в Европе — 55%, по данным EUROASPIRE-II в России — 12%, в то время как в Украине данный показатель не превышает 1%, что указывает на недостаточное использование данных лекарственных препаратов в нашей стране.
Статины в настоящее время принято считать гиполипидемическими препаратами выбора в первичной и вторичной профилактике больных с сердечно-сосудистыми заболеваниями. Их широкое применение при лечении дислипидемии у этих больных оправдано тем, что они обладают наиболее выраженным и мощным гипохолестеринемическим действием, имеют наименьшее число побочных эффектов и лучше переносятся больными. При сопоставлении гиполипидемической эффективности ряда статинов показано, что аторвастатин в начальной дозе 10 мг/сут вызывает более выраженное снижение уровня ОХС, ХС ЛПНП, апоВ и триглицеридов, чем ловастатин, правастатин, симвастатин и флувастатин в обычных для них стартовых дозах. Установленным фактом является способность статинов оказывать нелипидные эффекты, с чем связывают их благоприятное действие на прогноз ИБС и показатели сердечно-сосудистой смертности у лиц с нормальным уровнем холестерина (CARE, HPS) и СД (CARDS). В данное время эффективность гиполипидемической терапии в аспекте ее благоприятного действия на осложнение и смертность от коронарной патологии доказана для широкого спектра пациентов при проведении первичной (WOSCOPS, AFCAPS) и вторичной профилактики (PROVEIT, CARE), а также у пациентов с острым инфарктом миокарда (MIRACL).
В связи с этим актуальным является появление на фармацевтическом рынке Украины гиполипидемического препарата Ливостор (аторвастатин) Киевского витаминного завода. В исследование его эффективности было включено 30 пациентов с ИБС и дислипидемией, которые составили две клинические группы: 1-я группа — 14 человек (средний возраст 55,1±2,9 лет) с ИБС и СД 2 типа. У всех больных этой группы была выявлена инсулинорезистентность (ИР). Во 2-ю группу вошли 16 больных (средний возраст 53,2±2,7 лет) с ИБС без нарушения углеводного обмена.
Схема лечения включала назначение препарата Ливостор в дозе 10 мг внутрь ежедневно 1 раз в сутки вечером. После 6 и 12 недель приема препарата проводилось повторное определение липидного спектра крови, уровней глюкозы и инсулина натощак, а также индекса НОМА. Курс лечения для всех пациентов составил 12 недель.
В качестве базисной терапии все испытуемые получали лечение комбинацией препаратов бета-адреноблокаторы, ингибиторы АПФ, ацетилсалициловая кислота, диуретики). Базисная сахароснижающая терапия у пациентов с СД в течение исследования не изменялась.
Методы исследования включали: расчет индекса массы тела, измерение АД, велоэргометрию, биохимический анализ крови (АЛТ АСТ, КФК, креатинин, глюкоза, ОХС, ТГ, ЛПВП, ЛПОНП, ЛПНП, коэффициент атерогенности плазмы), определение инсулинакрови с оценкой чувствительности тканей к инсулину с помощью индекса НОМА. Данный показатель рассчитывался по формуле: уровень инсулина натощак (МЕ/мл) X уровень глюкозы крови натощак (ммоль/л)/22,5. При НОМА-индексе выше 3 усл. ед. диагностировали ИР.
Оценка гиполипидемической эффективности производилась в соответствии со степенью снижения уровня ЛПНП по следующей шкале (в соответствии с протоколом):
- высокая эффективность — снижение концентрации ЛПНП до целевого уровня (2,5 ммоль/л);
- умеренная эффективность — целевой уровень ЛПНП не достигнут, но его снижение превышает 10% от исходного значения;
- низкая эффективность — целевой уровень ЛПНП не достигнут и его снижение не превышает 10% от исходного значения.
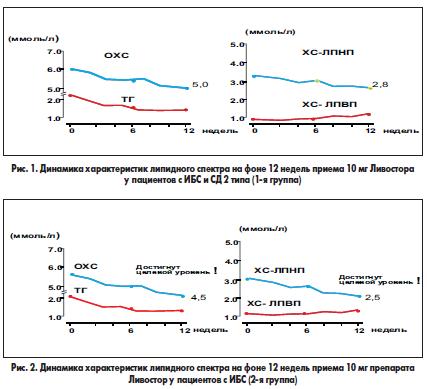
Полученные данные продемонстрировали выраженное гиполипидемическое действие аторвастатина у пациентов обеих групп. У больных наиболее тяжелой в клиническом плане 1-й группы с изначально более неблагоприятными показателями липидного обмена через 6 недель приема препарата наблюдаласьтенденция к снижению уровней ОХС, ТГ, ХС ЛПНП, однако целевые уровни указанных показателей достигнуты не были (рис. 1). К окончанию исследования (12 недель) было отмечено достоверное (р<0,05) снижение уровня ОХС до 5,0±0,2 ммоль/л, и ХС ЛПНП до 2,8±0,2 ммоль/л, что все же превысило целевые уровни ОХС для больных с ИБС и/или СД. Вероятней всего, для достижения желаемого результата у пациентов с сочетанной патологией необходимо более длительное наблюдение и большие дозы препарата. В ряде случаев требуется дополнительная коррекция углеводного обмена: наличие ИР у больных с СД в 1-й группе может ассоциироваться с длительным персистированием как гипергликемии, так и диабетической дислипидемии, для устранение которой необходимо восстановить чувствительность тканей к инсулину. Целевых уровней ОХС и ХС-ЛПНП достичь не удалось. Снижение уровней данных показателей на 18% и 15,2% соответственно свидетельствует об умеренной гиполипидемической эффективности исследуемого препарата в дозе 10 мг у наиболее тяжелого контингента пациентов с ИБС и СД.
Во 2-й группе через 6 недель приема препарата наблюдалось более динамичное снижение всех исследуемых показателей липидограммы, а по некоторым из них (ОХС и ЛПНП) к концу исследования было отмечено достижение целевого уровня (4,5±0,2 и 2,5 ммоль/л) в соответствии с Европейскими рекомендациями по профилактике сердечнососудистых заболеваний (2007). Достижение целевых уровней ОХС и ХС ЛПНП свидетельствует о высокой гиполипидемической эффективности исследуемого препарата в дозе 10 мг у пациентов с ИБС (рис. 2).
Достаточно эффективно препарат снижал уровни триглицеридов в обеих группах, а у пациентов с ИБС без нарушения углеводного обмена (2-я группа) удалось достигнуть через 12 месяцев целевого уровня данного показателя (1,5±0,4) ммоль/л. Интересными представляются результаты, демонстрирующие положительное влияние препарата Ливостор в дозе 10 мг аторвастатина на углеводный обмен. В ходе исследования в обеих группах проводили сравнительный анализ уровней глюкозы натощак, инсулина и НОМА-индекса до и после 12 недель лечения. По окончании у пациентов 1-й группы отмечена тенденция к оптимизации углеводного обмена. Это выразилось в снижении характеристик НОМАиндекса с 6,8 0,9 до 5,3 0,6 усл. ед., в основном за счет уменьшения проявлений гиперинсулинемии, что свидетельствует об улучшении чувствительности периферических тканей к инсулину. На протяжении 12 недель исследования больным с СД не вносили изменений в индивидуально подобранный режим гипогликемической терапии. У 2-й группы исследуемые показатели оставались в пределах нормальных значений.
За время проведения исследования терапия препаратом Ливостор в дозе 10 мг один раз в сутки хорошо переносилась пациентами при отсутствии побочных эффектов и динамики ферментов крови.
Таким образом, выявлена высокая гиполипидемическая эффективность препарата Ливостор в дозе 10 мг один раз в сутки на протяжении 12 недель у пациентов с ИБС, сочетающаяся с достижением целевых уровней ОХС и ХС ЛПНП, и умеренная гиполипидемическая эффективность у больных с ИБС и СД 2 типа, что, возможно, требует назначения более высоких доз препарата и дополнительной коррекции сопутствующих нарушений углеводного обмена.
Список литературы находится в редакции.




