Продукция
Препараты зарегистрированные в Украине
Романова Т.А.
Институт глазных болезней и тканевой терапии имени В.П. Филатова Национальной академии медицинских наук Украины, Одесса, Украина
Клинический случай лечения пациента с двухсторонним отеком макулы, который развился на фоне диабетической ретинопатии и тромбоза вен сетчатой оболочки глаза
Введение
Сердечно-сосудистые заболевания (ССЗ) в настоящее время называют проблемой века, считая их одной из основных причин инвалидности и смертности людей работоспособного возраста. Не менее угрожающую статистику находим и у такого заболевания, как сахарный диабет (СД). СД занимает третье место по распространенности после сердечно-сосудистой и онкопатологии. По данным экспертов ВОЗ в мире насчитывается около 285 миллионов больных СД и прогнозируется, что к 2030 году число заболевших СД состави 435 миллионов человек. В развитых европейских странах распространенность сахарного диабета составляет 3–10% в общей популяции, а среди лиц с факторами риска и у пожилых достигает 30% общей численности населения. Наблюдается значительный рост заболеваемости населения Украины СД с 115,6 на 100 тыс. населения в 1993 г. до 214,6 в 2005 г. Следует отметить, что количество больных увеличивается в основном за счет СД 2-го типа. У пациентов с СД, выявленным до 30 лет, частота диабетической ретинопатии (ДР) через 10 лет составляет 50%, а через 30 лет – 90%. Частота его возникновения составляет 42% у больных диабетом 1-го типа и более 80% – у больных диабетом 2-го типа [11]. ДР редко развивается при длительности диабета менее 5 лет и до наступления половой зрелости. При СД 2-го типа у 5% пациентов ДР выявляется одновременно с основным заболеванием. Слепота у пациентов с сахарным диабетом наступает в 25 раз чаще, чем среди лиц, не страдающих СД [13].
Тромбоз вен сетчатки (ТВС) занимает второе место после ДР среди всех сосудистых причин, приводящих к быстрой потере зрительных функций [2, 6, 18]. Среди лиц до 60 лет тромбозы встречаются в 0,7%, в 60-69 лет – в 2,1%, в 70 лет и старше – в 4,6% [16]. В 15% случаев тромбозы ретинальных вен являются причиной инвалидности по зрению [4].
СД является фактором риска развития ТВС. При СД в результате повышенного уровня глюкозы крови происходит внутриклеточное накопление сорбитола, что приводит к отеку эндотелия сосудов, утолщению его базальной мембраны, пролиферации эндотелиальных клеток и в последующем к утрате капилляром перицитов. Одновременно с изменениями сосудистой стенки возникают и гематологические нарушения в просвете капилляра – деформация и увеличение агрегации тромбоцитов, что в сочетании с изменениями полярности эндотелия сосуда приводит к локальному тромбообразованию. Ретроспективные исследования базы данных национального страхования установили преобладание СД среди пациентов с ТВС у 43% [10], у пациентов с тромбозом ветви ЦВС СД обнаружен от 3% до 33% [5, 19], с ТЦВС от 6% до 75% [5, 15]. Особенно актуальным и сложным вопросом является лечение пациентов с такой сочетанной патологией.
Цель исследования
Описать клинический случай лечения пациента с двухсторонним отеком макулы, который развился на фоне диабетической ретинопатии и тромбоза вен сетчатой оболочки глаза.
Материалы и методы
Пациент З., 60 лет, обратился в июне 2013 г. с жалобами на постепенное снижение зрения в течение 3 месяцев, болеет СД 2-го типа 10 лет, принимает таблетированные сахароснижающие препараты. По данным общеклинического обследования сопутствующей патологии не выявлено. Обнаружены изменения в липидограмме и референтное значение
показателя гликированного гемоглобина. Анализ крови на гликированный гемоглобин 7%, в липидограмме повышен общий холестерин 6,9 ммоль/л, коэффициент атерогенности 3,6. Заключение эндокринолога: «СД 2-го типа, средней тяжести, в фазе компенсации, АГ 2-й ст. СН 0, дислипидемия». Пациенту были проведены общеофтальмологические исследования. Поле зрения не изменено, внутриглазное давление (ВГД) OD 25 мм рт. ст., OS 22 мм рт. ст., visus OD=0,35 н.к. visus OS= 0,1 н.к. При биомикроофтальмоскопии переднего отрезка глаза патологи не выявлено.
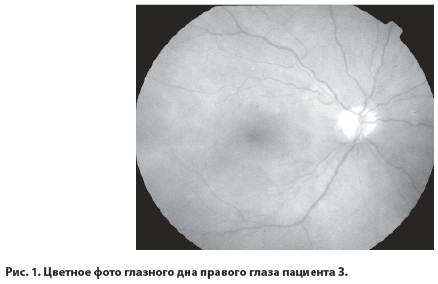
При исследовании глазного дна правого глаза: диск зрительного нерва бледно-розового цвета, границы четкие, ход артерий нормальный, вены несколько извиты а:в=1:4, в макуле единичные микроаневризмы и мягкий экссудат (рис.1), в экваториальной зоне интраретинальные кровоизлияния, при осмотре периферического отдела сетчатки на границе средней и дальней периферии в каждом квадранте были выявлены участки пролиферативной ткани.
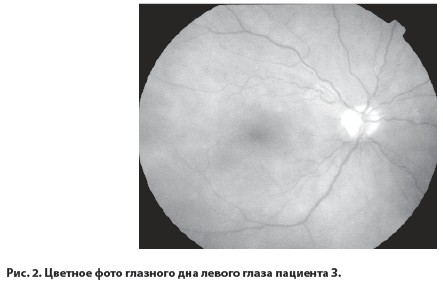
При исследовании глазного дна левого глаза: диск зрительного нерва бледно-розового цвета, границы четкие, ход артерий нормальный, вены несколько извиты а:в=1:4, в макуле единичные микроаневризмы и мягкие эксудаты, в центре макулы определяютс патологические рефлексы и микрополости с прозрачной жидкостью (рис. 2), в экваториальной зоне интраретинальные кровоизлияния, при осмотре периферического отдела сетчатки на границе средней и дальней периферии в каждом квадранте были выявлены участки пролиферативной ткани.
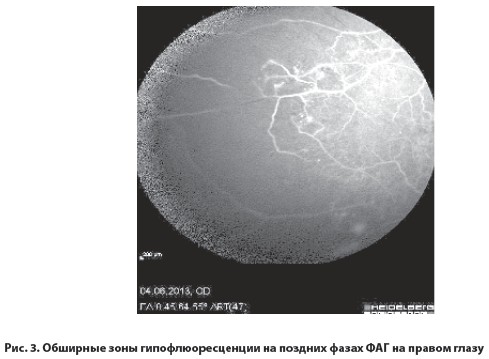
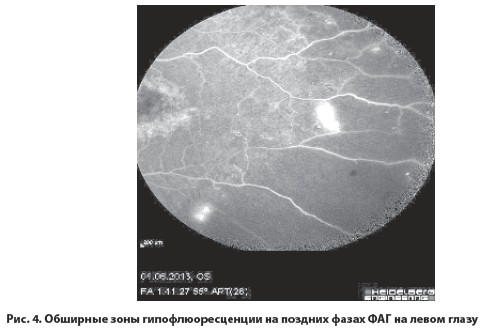
Результаты исследований показали наличие обширных зон капиллярной неперфузии и новообразованных сосудов на периферии сетчатки на обоих глазах (рис. 3, 4). На левом глазу было обнаружено нарушение прохождения красителя в верхне-височной ветви ЦВС (рис. 5), в макуле правого глаза – начальные кистовидные изменения нейроэпителия (рис. 6), в макуле левого глаза – выраженные кистовидные изменения нейроэпителия с большими кистами (рис. 7).
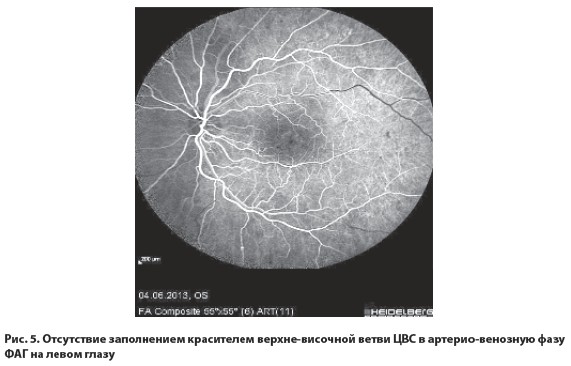
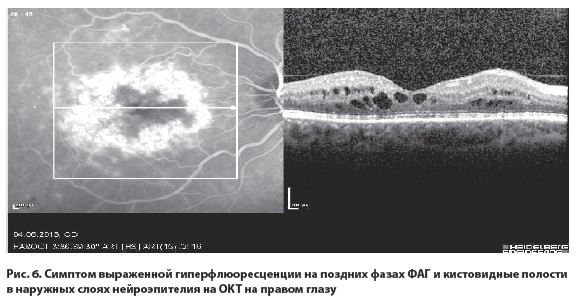
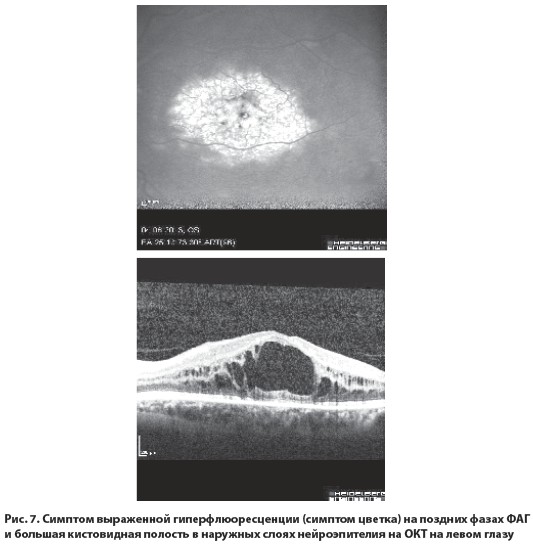
После детального офтальмологического обследования пациенту был поставлен диагноз: диабетическая ретинопатия, пролиферативная стадия, неоваскулярно-ишемическая форма 2-й степени тяжести, диабетическая макулопатия, кистовидный отек макулы обоих глаз, исход тромбоза верхне-темпоральной ветви центральной вены сетчатки левого глаза.
Пациенту были проведены две субтеноновые инъекции триамцинолона ацетонида в дозе 40 мг в оба глаза с интервалом в 4 недели, после уменьшения симптомов ишемии сетчатки панретинальная лазерная коагуляция сетчатки и лазерная коагуляция по типу решетка на лазере Nd:YAG c удвоением частоты с длиной волны 532 нм (EyeLite, Alcon).
Также пациент принимал внутрь лютеинсодержащий витаминный комплекс с омега-3 полиненасыщенными жирными кислотами в течение 3 мес. (Оптикс-форте, Киевский витаминный завод). Период наблюдения составил 6 мес.
Результаты и их обсуждение
Представленный клинический случай интересен в первую очередь тем, что у пациента наблюдается сочетанная патология сетчатой оболочки глаза, и эти обе нозологии могут являться причиной развития отека макулы. Сложность в выборе лечения состоит в том, что с одной стороны больному показано интравитреальное введение антипролиферативных препаратов с целью лечения кистовидного отека макулы, но наличие обширных зон ишемии сетчатки является нежелательным для применения данного метода лечения и его использование не может быть терапией выбора. Проведение лазерной коагуляции сітчатки тоже может усугубить ишемию сетчатки и привести к ухудшению остроты зрения пациента. Поэтому первоначально больному был проведен курс субтеноновых инъекций триамцинолона ацетонида. Задние субтеноновые инъекции триамцинолона ацетонида (ЗСИТА) в дозе 20–40 мг успешно используются в лечении отека макулы вследствие тромбоза ветви ЦВС [12] и в лечении диабетического отека макулы [1]. Также пациент получал омега-3 полиненасыщенные жирные кислоты (ПНЖК) в дозе 1000 мг в сутки (в составе Оптикс Форте)
Эпидемиологические и клинические исследования показали, что прием омега-3 ПНЖК уменьшает риск развития середечно-сосудистых заболеваний, [14] а также омега-3 ПНЖК обладают противовоспалительными, антиангиогенными свойстами. Результаты проведеного лечения оказались успешными. У пациента через месяц значительно улучшилась острота зрения на правом глазу, на левом глазу улучшение было только субъективным, visus OD=1,0, visus OS= 0,1 н.к. На ФАГ правого глаза наблюдалась нормальная перфузия периферии сетчатки и отсутствовали признаки отека сетчатки области макулы (рис. 8). На ФАГ левого глаза наблюдалась нормальная перфузия периферии сетчатки и уменьшение интенсивности отека макулы (рис. 9).
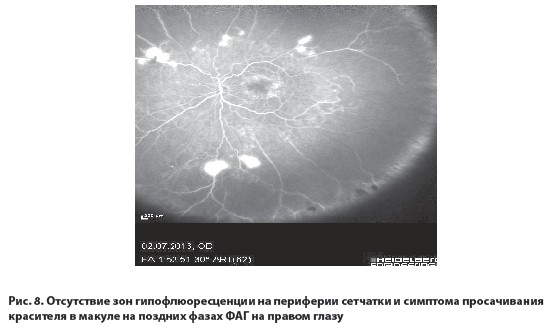
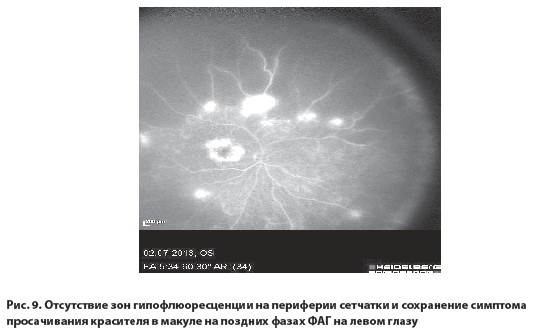
Можно предположить, что развитие отека макулы на левом глазу в бoльшей степени связано с последствиями тромбоза ветви ЦВС, который приобрел все признаки хронического отека, что вытекает из данных ОКТ: наличие большой центральной кисты с плотными стенками. Тогда становится понятным отсутствие быстрого положительного эффекта от проведеного лечения в отличие от успешного применения терапии на правом глазу, так как лечение хронического отека макулы вследствие тромбоза ветви ЦВС является более сложной и длительной задачей, а в ряде случаев такой отек остается резистентным ко всем предлагаемым методам лечения.
Выводы
Пациенты с отеком макулы, который развился на фоне диабетической ретинопатии и тромбоза вен сетчатки, требуют обязательного проведения ФАГ для выявления областей и площади ишемии сетчатки. Это является особенно важным для уточнения диагноза и определения правильной лечебной тактики таких больных.
Литература
- Измайлов, А.С. Диабетическая ретинопатия и макулярный отек (диагностика и лазерное лечение): автореф. дис. … д-ра мед. наук. СПб: – 2004. – 46 с.
- Кацнельсон, Л.А., Лысенко, В.С. // Рос. мед. журн. – 1999. – № 3. – С. 45–49. 3. Мировой отчет по неинфекционным заболеваниям, 2010 г. Женева, ВОЗ.
- Танковский, В.Э. Тромбоз вен сетчатки. – М., 2000.
- Appiah, A.R., Trempe, C.L. Differences in contributory factors among hemicentral, central, and branch retinal vein occlusions // Ophthalmology. – 1989. – Vol. 96. P. 364–366.
- Branch Vein Occlusion Study Group. Argon laser scatter photocoagulation for prevention of neovascularization and vitreous hemorrhage in branch vein occlusion // Arch. Ophthalmol. – 1986. – Vol. 104. – P. 34–41.
- Carr, M.E. Diabetes mellitus: a hypercoagulable state // J. Diabetes Complications. – 2001. – Vol. 15. – P. 44–54.
- Di Capua, M., Coppola, A., Albissinni, R., Tufano, A., Guida, A., Di Minno, M.N., Cirillo, F., Loffredo, M., Cerbone, A.M. Cardiovascular risk factors and outcome in patients with retinal vein occlusion // J. Thromb. Thrombolysis. – 2010. – Vol. 30. – P.16–22.
- Global atlas on cardiovascular disease prevention and control. Geneva: World Health Organization; 2011.
- Ho, J.D., Liou, S.W., Lin, H.C. Retinal vein occlusion and the risk of stroke development: a five-year follow-up study // Am. J. Ophthalmol. – 2009. – Vol. 147. – P. 283–290.
- Jennings, T., Rusin, M.M., Tessler, H.H., Cunha-Vaz, J.G. Posterior sub-Tenon’s injections of corticosteroids in uveitis patients with cystoid macular edema // Jpn. J. Ophthalmol. – 1988. – Vol. 32. P. 385–391.
- Kawaji, T., Takano, A., Inomata, Y. et al. Trans-tenon’s retrobulbar triamcinolone acetonide injection for macular oedema related to branch retinal vein occlusion // Br. J. Ophthalmol. – 2008. – Vol. 92. – P. 81–83.
- Kohner, E.M. Diabetic retinopathy // Brit. Med. Bull. – 1989. – Vol. 5, № 1. – P. 148–173.
- Kris-Etherton, P.M., Harris, W.S., Appel, L.J. American Heart Association Scientific Statement: Fish consumption, fish oil, omega-3 fatty acids, and Cardiovascular Disease // Circulation. – 2002. – Vol. 106. – P. 2747–2757.
- Maier, R., Steinbrugger, I., Haas, A. et al. Role of inflammation-related gene polymorphisms in patients with central retinal vein occlusions // Ophthalmology. – 2011. – Vol. 118(6). – P. 1125–1129.
- Mitchell, P., Smith, W., Chang, A. Prevalence and associations of retinal vein occlusion in Australia. The Blue Mountains Eye Stady //Arch. Ophthalmol. – 1996. – 114(10). – P. 1243–1247.
- O’ Mahoney, P.R., Wong, D.T., Ray, J.G. Retinal vein occlusion and traditional risk factors for atherosclerosis // Arch. Ophthalmol. – 2008. – Vol. 126. – P. 692–699.
- Orth, D.H., Patz, A. Retinal branch vein occlusion // Surv. Ophthalmol. – 1978. – Vol. 22. – P. 357–376.
- Prasad, P.S., Oliver, S.C.N., Coffee, R.E., Hubschman, J.P., Schwarz, S.D. Ultra wide-field angiographic characteristics of branch retinal and hemicentral retinal vein occlusion // Ophthalmology. – 2010. – Vol. 117. – P. 780–784.






