Article
Article
 04.03.2025
04.03.2025
Коррекция синдрома доброкачественной внутричерепной гипертензии при выполнении каротидной эндартерэктомии путем фармакологического улучшения венозного оттока для профилактики синдрома церебральной гиперперфузии
ГУ «Институт неотложной и восстановительной хирургии имени В.К. Гусака» НАМН Украины, Донецк
Correction of benign intracranial hypertension syndrome when performing carotid endarterectomy by pharmacological improving of venous drainage to prevent cerebral hyperperfusion syndrome
Y.V. Rodin, D.S. Diuba, N.V. Yasnopolska, R.Y. Yusupov
Venous and liquor components of intracranial pressure (IP) in patients with benign intracranial hypertension syndrome (BIHS) when performing carotid endarterectomy were studied. Venous outflow from the cranial cavity was examined with sonography in two-dimensional and Doppler modes. Pharmacological correction of venous tone in patients with signs of increased IP was performed with a combined drug Normoven (diosmin with hesperidin, Kyiv Vitamin Factory) 500 mg BD. The study involved 60 patients (median age 55 years) who were divided into 2 groups: 30 patients who did not receive venomotor drugs in preoperative period, 30 patients who received Normoven within 1 month before surgery. Rapid normalization of venous-liquor indicators was observed in patients receiving Normoven in addition to standard medical therapy. Application of venomotor drugs improves venous outflow from the cranial cavity by reducing venous and liquor components in patients with BIHS when performing carotid endarterectomy. It is reasonable to include venomotor drugs in complex treatment of patients with cerebral hyperperfusion syndrome.
Keywords: intracranial pressure, benign intracranial hypertension syndrome, carotid endarterectomy, diosmin with hesperidin, Normoven.
Внутричерепное давление (ВД) — это давление в полости черепа (в венозных синусах мозга, мозговых желудочках, эпидуральном и субарахноидальном пространствах [2, 4]), которое обусловлено динамическим равновесием объемного мозгового кровотока, объемов цереброспинальной жидкости и ткани мозга. Нормальное ВД — это необходимое условие обеспечения адекватного кровоснабжения мозга, его метаболизма и функциональной активности. ВД обеспечивается сложными механизмами регуляции церебрального перфузионного давления, тонусом мозговых сосудов, объемным мозговым кровотоком, скоростью продукции и резорбции цереброспинальной жидкости, проницаемостью гематоэнцефалического барьера, коллоидно-осмотическим гомеостазом внутрии внеклеточной жидкости мозга и некоторыми другими факторами [3, 5].
Важной составляющей повышения ВД является венозный компонент. Повышение ВД сопровождается сдавливанием мостиковых вен и расширением конвекситальных подпаутинных пространств. Роль базальных вен в оттоке крови от головного мозга при этом существенно возрастает, что приводит к ускорению кровотока в глубоких венах мозга, в частности — в венах Розенталя. Повышение ВД, в свою очередь, вызывает повышение градиента давления на границе между венозной кровью и ликвором c вероятным замедлением резорбции ликвора. Развивается арезорбтивная ликворная гипертензия, диагностическим признаком которой является эхоскопическое расширение III желудочка мозга.
Фармакологическая коррекция тонуса венозной стенки диосмином с гесперидином (ДГ) улучшает отток венозной крови из полости черепа и способствует нормализации ликворного давления. Результаты проведенного исследования свидетельствуют о возможности вмешательства в механизм арезорбтивной ликворной гипертензии посредством улучшения венозного оттока из полости черепа при помощи венотонических препартов. В.В. Куприянов (1975) и М.И. Холоденко (1963) установили обильную иннервацию глубоких вен мозга и наличие мышечного слоя в венах Розенталя и вене Галена. Поэтому применение венотоника является обоснованным для воздействия на нервномышечный аппарат глубоких вен мозга, который, вероятно, может регулировать отток венозной крови.
Синдром церебральной гиперперфузии (СЦГП) — это сочетание повышения артериального давления с клинической триадой симптомов (относящихся к соответствующей стороне тела): мигренеподобная головная боль, эпиприступы и преходящий неврологический дефицит при отсутствии мозговой ишемии после успешно проведенной каротидной эндартерэктомии (КЭ). Гораздо чаще возникает «малый гиперперфузионный синдром» [4], протекающий в виде головной боли различной интенсивности (односторонняя кластероподобная, возникающая с частотой 1–2 раза в сутки в виде приступов продолжительностью 2–3 ч, или односторонняя пульсирующая боль значительной интенсивности).
В доступной литературе мы не нашли упоминания о венозной регуляции для предупреждения синдрома мозговой гиперперфузии при КЭ. Как известно, дисбаланс венозного церебрального кровообращения снижает гемодинамический резерв мозгового кровообращения, способствуя развитию хронической ишемии мозга и формированию структурной патологии.
Цель работы
Изучение венозного и ликворного компонентов внутричерепного давления у пациентов с синдромом доброкачественной внутричерепной гипертензии при выполнении каротидной эндартерэктомии, оценка способа коррекции внутричерепного давления путем фармакологического улучшения венозного оттока для профилактики синдрома церебральной гиперперфузии.
Материалы и методы
На основании клинически и инструментально подтвержденного синдрома доброкачественной внутричерепной гипертензии (СДВГ) в исследование было включено 60 пациентов, находившихся на лечении в сосудистом отделении ГУ «Институт неотложной и восстановительной хирургии им. В.К. Гусака НАМН Украины», в возрасте от 40 до 65 (средний возраст — 55 лет).
Всем больным проводили комплексное клиническое, аппаратно-инструментальное и лабораторное обследование, а также ортопедический и неврологический осмотр. Венозный отток из полости черепа исследовали при помощи сонографии (датчики: линейный с частотой 7 МГц для экстракраниального отдела и векторный с частотой 2,5 МГц для интракраниального исследования). Применяли двухмерный и допплеровские режимы, что позволяло оценить морфологические изменения в сосудах, функциональные параметры кровотока. Критерием нарушения венозного оттока служили гемодинамические показатели в глубоких венах мозга, в частности, — в венах Розенталя.
Синдром церебральной гиперперфузии проявлялся: нестабильностью гемодинамики с выраженной гипертензией в послеоперационный период, цефалгией, устойчивой к терапии, развитием эйфории и неадекватности, психозов и агрессии, эпиприпадками. Также наблюдали явные клинические признаки СЦГП в различных сочетаниях и с разной степенью выраженности.
Фармакологическую коррекцию венозного тонуса у больных с признаками повышения ВД проводили биофлавоноидами с венотонической и ангиопротекторной активностью — комбинированным препаратом ДГ «Нормовен» (Киевский витаминный завод) в дозе 500 мг 2 раза в сутки с интервалом 12 ч на протяжении 14 дней. Такой режим приема препарата обеспечивал его стабильную концентрацию в крови.
Больных распределили на две группы. Контрольную группу составили 30 пациентов, прооперированных в отделе неотложной и восстановительной хирургии сосудов, которые не принимали венотонических препаратов в дооперационный период. Основная группа (30 пациентов) в течение 1 мес. до операции получали ДГ (предоставленный для исследования производителем) по 1 таблетке 2 раза в сутки. Распределение больных по полу и возрасту было однородным в обеих группах. Степень поражения и предшествующей неврологической симптоматики были примерно одинаковыми.
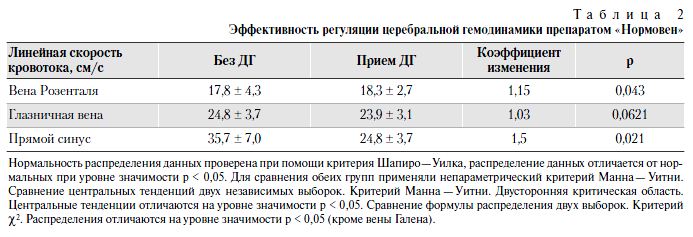
Учитывая, что одним из наиболее частых симптомов гиперпефузии в послеоперационный период является головная боль, которая остается основным воспоминанием пациентов о послеоперационном периоде, с целью объективизации данных и оценки интенсивности боли мы использовали визуальную аналоговую шкалу (ВАШ). Интенсивность головной боли определяли сами больные по 10-балльной системе (слабая боль — от 1 до 3 баллов, умеренная — от 4 до 6 баллов, сильная — от 7 до 10 баллов). Также использовали Лидский опросник (LDQ), который отражает зависимость пациентов от анальгетиков, применяемых для купирования головной боли до проводимой терапии и через месяц после нее. Для оценки общего состояния и качества жизни пациента использовали краткий опросник (HIT-6): чем выше балл, тем больше влияние головной боли на качество жизни.
Статистическую обработку материала проводили с помощью расчетных формул и методов математической статистики. Вычисляли среднее арифметическое значение показателей (М), их среднее квадратическое отклонение (σ), стандартную ошибку средней величины (m). Для оценки значимости различий использовали t-критерий для двух зависимых выборок. Различия считали значимыми при величине t>2 (вероятность ошибки — р<0,05). Связь между показателями определяли при помощи коэффициента линейной корреляции Пирсона (r). Силу связи оценивали по величине коэффициента корреляции: сильная — при r — 0,7–0,99, средняя — при r — 0,3–0,69, слабая — при r — 0,01–0,29.
Результаты и обсуждение
Согласно полученным данным, повышение ВД с ультразвуковыми признаками ликворо-венозной гипертензии сопровождалось вегетососудистыми нарушениями в 36% случаев, цефалгическим или вестибуломозжечковым синдромом — в 23%. В
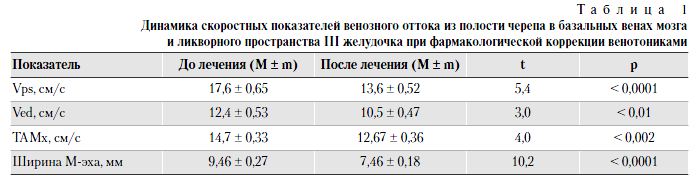
менее чем 5% случаев повышенное ВД проявлялось прогрессирующим снижением остроты зрения, сенсорной тугоухостью, синдромом нарушения внимания, гиперактивностью, зрительными расстройствами в виде тумана перед глазами, заторможенностью, безынициативностью. При этом, по данным ультразвукового исследования, зафиксировано повышение максимальной скорости кровотока в базальных венах мозга (Розенталя, Галена и прямом синусе), а также псевдопульсации в этих сосудах, которые оценивали по усредненной во времени максимальной скорости кровотока (time-averaged mean maximum velocity — TAMx). Повышение TAMx сопровождалось выраженной или сильной пульсацией М-эха. Слабую пульсацию расценивали как вариант нормы.
Анализ полученных данных свидетельствовал о наличии признаков повышения ВД за счет ликворного и венозного компонентов. Прослеживалась взаимообусловленность этих процессов: установлена достоверная прямая сильная связь между систолической скоростью венозного кровотока (Vps) и шириной М-эха (r=0,77; р<0,05), между диастолической скоростью венозного кровотока (Ved) и TAMx (r=0,76; р<0,01), а также прямая связь средней силы между Vps и TAMx (r=0,65; р<0,05). Наличие таких связей указывает на устойчивую взаимозависимость повышения ВД и ускорения кровотока в глубоких венах мозга.
Применение препарата «Нормовен» способствовало достоверному (р<0,01) снижению скорости венозного кровотока по венам Розенталя, что свидетельствовало об улучшении венозного оттока из полости черепа и снижении ВД (табл. 1).
Стабилизация венозного кровотока в головном мозге коррелировала со статистически достоверным (r=0,77, р<0,05) уменьшением размеров III желудочка мозга. Нормализация ликворно-венозных показателей сопровождалась положительной динамикой состояния больных с регрессом большинства описанных клинических признаков.
У всех пациентов в дои послеоперационный период исследовали показатели кровотока в венозном русле «сосудов возврата», принимающих кровь из региона головного мозга (в частности, во внутренней яремной вене). Значимых различий не получено (р=0,05), однако отмечена тенденция к замедлению кровотока во внутренней яремной вене, начиная с первого часа после операции, по мере развития СЦГП.
Скорость кровотока при развитии СЦГП во внутренней яремной вене снижалась на 14% в основной группе и на 18% — в контрольной, хотя различия этих величин с контрольными значениями не достигали статистически значимого уровня (р>0,05). Венозный поток крови в глазничных венах в горизонтальном положении больных с церебральной ишемией достоверно возрастал на 11,9% (р<0,05) уже на начальных стадиях СЦГП, тогда как в глубоких венах мозга он существенно отличался от нормы (замедление) лишь при выраженных стадиях СЦГП (соответственно на 19,1 и 29,6%).
По данным ультразвукового исследования, у больных имел место сосудистый (венозный) фактор в виде увеличения максимальной скорости кровотока в базальных венах мозга (Розенталя, Галена и прямом синусе). Отмечена выраженная псевдопульсация в этих сосудах, оцененная по TAMx. Увеличение TAMx сопровождалось выраженной или сильной пульсацией М-эха. Стабилизация венозного кровотока головного мозга коррелировала со статистически достоверным (r=0,77, р<0,05) уменьшением размера III желудочка мозга.
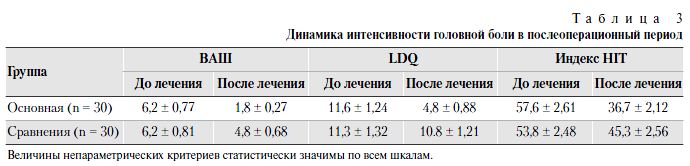
Быструю нормализацию венозно-ликворных показателей наблюдали в группе больных, которые, кроме стандартной медикаментозной терапии, получали ДГ, что сопровождалось положительной динамикой состояния больных с регрессом большинства упомянутых клинических признаков. Отмечено положительное влияние ДГ на венозную гемодинамику в виде нормализации кровотока по базальной вене Розенталя и в прямом синусе, перехода ретроградного кровотока в антеградный по вене Галена. В процессе лечения увеличивалось количество больных с отчетливой пульсацией церебрального участка ретинальной вены (табл. 2).
В течение операции оценивали ретроградное давление (РАД) по внутренней сонной артерии, измеренное прямым методом. Оно составляло в среднем (51,1±17,9) мм рт. ст. Церебральное перфузионное давление (ЦПД) определяли по формуле: ЦПД=РАД — ВД (яремная вена). Оно составляло в среднем (39,9±18,0) мм рт. ст. Критический показатель — 1/2 системного АД. Следовательно, чем меньше ВД, тем выше вероятность выполнения операции без использования внутреннего шунта, что значительно упрощает операцию, уменьшает ее длительность и риск послеоперационных осложнений.
Отмечена позитивная динамика по данным транскраниальной допплерографии (ТКД): увеличилась линейная систолическая скорость в бассейне сонных и позвоночных артерий, выровнялись гемодинамические асимметрии, нормализовался индекс пульсации.
Клинический эффект в послеоперационный период в виде уменьшения головной боли больные отмечают при приеме ДГ как минимум в течение 7 дней до операции, хотя лучшие результаты отмечены при приеме препарата на протяжении месяца до операции (табл. 3).
Выводы
Улучшение венозного оттока от мозга — это важный гемодинамический резерв улучшения результатов выполнения каротидной эндартерэктомии.
Применение препарата «Нормовен» способствует улучшению венозного оттока из полости черепа за счет снижения венозной и ликворной составляющих у больных с синдромом доброкачественной внутричерепной гипертензии при выполнении каротидной эндартерэктомии.
Целесообразно включать венотоники в комплекс лечения пациентов с синдромом церебральной гиперперфузии.
Литература
1. Бабенков Н.В. Нарушения венозного кровообращения мозга: патогенез, клиника, течение, диагностика // Журнал невропатологии и психиатрии им. С. С. Корсакова.— М., 1984.— Т. 84, вып. 2.— С. 281–288. 2. Бердичевский М.Я. Венозная дисциркуляторная патология головного мозга.— М., 1989.— 224 с. 3. Коркушко О.В., Лишневская В.Ю. Терапевтические возможности лечения хронической венозной недостаточности // Здоров’я України.— К., 2004.— № 9.— С. 3. 4. Холоденко М.И. Расстройства венозного кровообращения в мозгу.— М.: Изд-во мед. лит-ры, 1963.— 226 с. 5. Allen R. Intracranial pressure: a review of clinical problems, measurement techniques and monitoring methods // J. Med. Eng. Technol.— 1986.— Vol. 10.— P. 299–320. 6. Kaufmann G.E., Clark K. Continuous-simultaneous monitoring of the ventricular and cervical subarachnoidal cerebrospinal fluid pressures to indicate development of cerebral or tonsillar herniation // J. Neurosurg.— 1970.— Vol. 33.— P. 145–150. 7. Marmarou A., Anderson R.L., Ward J.D. Impact of ICP instability and hypotension on outcome in patients with severe head injury // J. Neurosurg.— 1991.— Vol. 75 (suppl).— P. S59–S66.