
 Article
Article
 05.03.2025
05.03.2025
Функциональные заболевания билиарной системы
О.В.Швец Национальный медицинский университет им. А.А.Богомольца
National Medical University named after O.O.Bogomolets, Kyiv.
Oleg Shvets
The functional biliary disorders (FBD) are pooled motor disorders, which could be also associated with metabolic problems. It is necessary to exclude organic causes of symptoms in FBD as in other functional disorders. Biliary pain attacks, which are leading clinical sign of FBD, should not be connected to biliary stones, sludge or microlithiasis. The visual diagnostic tools aren’t enough to establish diagnosis of FBD unlike in organic biliary diseases. The most precise approaches used in recent studies are CCK-stimulated cholescintigraphy with detection of the gallbladder ejection fraction and manometry of sphincter of Oddi. The tactic of management of patients with FBD should be personalized and varied from conservative therapy to endoscopy and surgery. The elimination of biliary pain is predetermined by diagnosis’ accuracy and absence of other reasons of symptoms in patient.
Key words. Functional biliary disorders, biliary pain, stimulated cholescintigraphy, gallbladder ejection fraction, manometry of the sphincter of Oddi, cholecystectomy, endoscopic sphincterotomy.
Под функциональными заболеваниями билиарной системы (ФЗБС) подразумевают преимущественные нарушения моторики желчного пузыря (ЖП) и сфинктера Одди (СО).
В современной классификации функциональной патологии пищеварительной системы они представлены в рубрике Е:
Е. Функциональные заболевания желчного пузыря и сфинктера Одди
Е1. Функциональное заболевание желчного пузыря (ФЗЖП)
Е2. Дисфункция билиарного сегмента сфинктера Одди (ДБСО)
Е3. Дисфункция панкреатического сегмента сфинктера Одди (ДПСО).
Частота ФЗЖП у пациентов с приступами билиарной боли при отсутствии органических изменений по данным визуальных исследований составляет до 8 % среди мужчин и до 20 % женщин [1].
Распространенность дисфункции сфинктера Одди в структуре причин билиарной боли несколько выше и также значительно чаще встречается у женщин [2]. В исследовании 49 пациентов со стенозом СО и рецидивирующим панкреатитом было только шестеро мужчин (12%) [3].
Дисфункция СО чаще всего наблюдается у пациентов, перенесших холецистэктомию (в прошлом постхолецистэктомический синдром). Причины остаются не до конца ясными, но вероятно удаление ЖП способствует манифестации уже существовавшей дисфункции СО. Это связано со значительным ростом давления в билиарной системе, вызванным спазмом сфинктера при отсутствии ЖП [4]. Однако, дисфункция СО возникает и при интактном ЖП, что означает наличие и других механизмов появления этой патологии [5].
Несмотря на признанную ассоциацию дисфункции СО с холецистэктомией частота ее обнаружения у пациентов со специфической симптоматикой составляет только 14%. А в исследовании 454 прооперированных пациентов без симптомов только у 1% была подтверждена дисфункция сфинктера Одди [6].
Терминология ФЗБС находится в непрерывном процессе уточнения и согласования. Функциональное заболевание желчного пузыря ранее называлось
дискинезией желчного пузыря, спазмом желчного пузыря, хроническим бескаменным холециститом и другими терминами.
Термин дисфункция СО включает такие состояния как стеноз и дискинезия СО. В прошлом в качестве синонимов использовались папиллярный стеноз, склерозирующий папиллит, билиарный спазм и билиарная дискинезия. Постхолецистэктомический синдром вряд ли стоит трактовать как синоним дисфункции СО поскольку он может иметь и другие причины.
ПАТОГЕНЕЗ
Причины возникновения ФЗЖП продолжают изучаться. Моторно-эвакуаторные нарушения ЖП признаются в качестве основных механизмов, которые также могут быть ассоциированы с рядом метаболических нарушений. Например, суперсатурации холестерина в желчи. В то же время, не исключается их появление и при отсутствии любых нарушений состава желчи [7].
У части пациентов с ФЗЖП и дисфункцией СО одновременно наблюдаются нарушение опорожнения желудка и кишечного транзита. Это позволяет также рассматривать гипотезу генерализованных нарушений моторики пищеварительной системы [8].
Патофизиологические изменения при стенозе и дискинезии СО имеют свои особенности. В основе стеноза СО лежат анатомические изменения связанные с сужением СО. Они могут быть обусловлены многообразными воспалительными процессами, приводящими к склерозированию. В том числе, панкреатитом, прохождением камня через дуоденальный сосок, интраоперационной травмой, инфекцией и эндометриозом. Стеноз СО ассоциируются с нарушением моторики сфинктера и ростом базального давления в билиарной системе, что является основной причиной клинических проявлений.
Дискинезия СО относится к функциональным нарушениям, приводящим к преходящему нарушению оттока желчи. Причина дискинезии не до конца понятна. Спазм и расслабление сфинктера можно вызвать с помощью фармакологических агентов, влияющих на гладкую мускулатуру (таких как нитроглицерин). Поэтому гипотетически такой спазм может провоцироваться местными гормональными и нервными раздражителями.
КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ
Одним из ведущих симптомов у пациентов с ФЗЖП и дисфункцией СО являются боли билиарного типа. Такие боли также принято трактовать как печеночную или пузырную колику.
При приступе билиарной боли, обусловленном ФЗЖП, печеночные и панкреатические биохимические тесты остаются без патологических изменений. Визуальные исследования не определяют наличия конкрементов в полости желчного пузыря, а результаты видеоэзофагогастродуоденоскопии оказываются нормальными.
Напротив, при дисфункции СО часто наблюдается увеличение количества аланинаминотрансферазы, аспартатаминотрансферазы и щелочной фосфатазы, которое нормализуется между приступами. У пациентов с ДБСО уровни сывороточной амилазы, липазы и эластазы 1 находятся в пределах нормы. Как правило, обнаруживается расширение холедоха (> 8 мм в диаметре) с помощью визуальных методов исследования.
Билиарная боль — обычно возникает при холелитиазе, наличии сладжа или микролитиаза, но также является проявлением ФЗЖП, дисфункции СО или конкрементов желчевыводящих путей.
Несмотря на то, что этот симптом еще называют печеночной или желчной коликой, боль чаще имеет постоянный характер, а не коликоподобный. Классическое описание можно представить следующим образом: интенсивный дискомфорт в правом верхнем квадранте живота или в эпигастрии. Нередко боль иррадиирует в спину и сопровождается профузным потоотделением, тошнотой и рвотой.
Обычно болевой приступ продолжается не более шести часов, интенсивность боли чаще описывается как умеренная.
Часть пациентов отмечают связь симптомов с употреблением жирных блюд, в течение одного-двух часов после которых ухудшается самочувствие. У других больных связь боли с приемом пищи может вообще отсутствовать. Существенная часть пациентов жалуется на ночные боли, пик которых приходится на полночь [9].
Чаще всего боль возвращается через разные промежутки времени. Вне приступа пациента обычно ничего не беспокоит и физикальные симптомы не определяются. Исключением может быть некоторая напряженность передней брюшной стенки в эпигастрии.
Довольно часто при ФЗЖП встречаются и другие симптомы, например, вздутие и урчание в животе. Они сохраняются после холецистэктомии, то есть имеют иные функциональные или органические причины [10].
Острый панкреатит – причина развития панкреатита остается неустановленной у части пациентов несмотря на проведенные необходимые исследования. В некоторых случаях дисфункция СО может быть гипотетической причиной идиопатического рецидивирующего острого панкреатита.
Доказательством того, что дисфукция СО может привести к острому панкреатиту были получены на лабораторных животных с помощью фармакологической провокации спазма сфинктера Одди с последующим развитием повреждения ткани поджелудочной железы, повышением уровня амилазы и эластазы в сыворотке крови [11].
Дисфункция СО является одним из наиболее частых диагнозов у пациентов с идиопатическим рецидивирующим острым панкреатитом. В одном из исследований этот диагноз фигурировал у 41 из 216 пациентов (33%), прошедших ЭРХПГ с манометрией сфинктера Одди и исследованием желчи на микролитиаз [12].
Лабораторные данные, визуальные и эндоскопические исследования
Функциональное заболевание желчного пузыря
Диагноз ФЗЖП подкрепляется отсутствием патологических лабораторных показателей и аномалий при визуальных и эндоскопических исследованиях. В частности, в пределах физиологической нормы находятся результаты общеклинических и биохимических анализов, влючая аминотрансферазы, билирубин, ГГТ, амилазу и липазу [13]. Кроме того, ультразвуковые, рентгеновские и магнитно-резонансные исследования исключают наличие конкрементов, сладжа или полипов желчного пузыря. И, наконец, результаты видеоэзофагогастродуоденоскопии не обнаруживают никаких патологических процессов.
Дисфункция сфинктера Одди
Совокупность лабораторных и визуальных признаков дисфункции билиарного сегмента СО вместе с приступами билиарной боли лягла в основу классификации Милуоки [14], приведенной в таблице 1.
Таблица 1. Классификация Милуоки дисфункции сфинктера Одди.
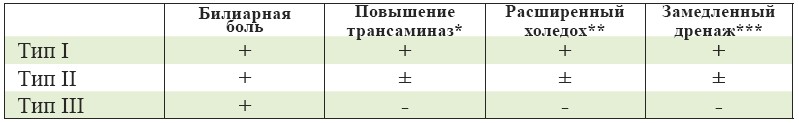
*АлАт или AсАт более чем в два раза выше нормы;
**Диаметр холедоха >12 мм (УЗ) или >10 мм (холангиография);
***Замедленный дренаж – пассаж контраста медленнее 45 мин после ЭРХПГ.
С помощью классификации Милуоки выделялись три группы пациентов с билиарной болью без видимой причины, которые рассматривались в качестве кандидатов для проведения манометрии СО. Большим недостатком этого подхода является присутствие ЭРХПГ, сложного, требующего высокой квалификации метода.
ДИАГНОЗ
Функциональное заболевание желчного пузыря
Диагноз ФЗЖП может считаться правомочным после исключения других причин билиарной боли. Если таковые не обнаружены, то диагноз ФЗЖП высоковероятен. Для его подтверждения рекомендуется выполненеи холецисктокинин – стимулированной холесцинтиграфии (ХСХГ) с определением пузырной фракции выброса (ПФВ). Последняя окзывается сниженной у больных с ФЗЖП и составляет менее 40 %.
К сожалению проведение ХСХГ с определением ПФВ остается практически недоступным в Украине. В то же время, несмотря на присутствие этого метода в экспертных консенсусах, ряд специалистов обращают внимание на методологические недостатки исследований, которые включали ХСХГ с определением ПФВ [15].
Клинические критерии диагноза — согласно Римским критериям III диагноз ФЗЖП правомочен в отношении больных, которые имеют все нижеперечисленные особенности болевого синдрома, приведенные в таблице 2 [7]:
Таблица 2. Особенности болевого синдрома при ФЗЖП в соответствии с Римскими критериями III.
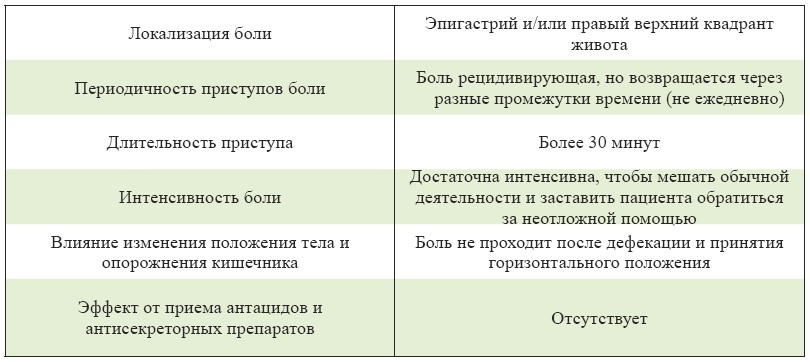
Кроме того, обязательным является наличие желчного пузыря и исключение его органических заболеваний при нормальных показателях печеночных, панкреатических биохимических тестов и билирубина.
Дополнительные критерии, которые подтверждают диагноз, но не являются обязательными:
- боль может сопровождаться тошнотой и рвотой;
- боль иррадиирует в спину или правую подлопаточную область;
- боль нарушает ночной сон пациента.
Римские критерии ІІІ также содержат не совсем обычное положение о том, что окончательное подтверждение диагноза становится возможным если в течение 12 месяцев после холецистэктомии у пациента не было рецидива билиарной боли.
Исключение других причин билиарной боли — для этого необходимо ивыполнение рутинных лабораторных анализов и ультразвукового исследования билиарной системы для исключения наличия конкрементов или сладжа в желчном пузыре. Целесообразно также проведение эндосонографии для выявления мелких конкрементов расположенных в том числе в протоках. Одновременно необходимы исследования, исключающие кислотозависимые заболевания и ишемическую болезнь сердца.
Лабораторные тесты — выполняются с целью поиска признаков заболеваний печени, билиарной обструкции и панкреатита. Включают определение таких показателей как билирубин, АлАт, АсАт, ЩФ, ГГТ, сывороточной амилазы, липазы или эластазы І.
Исключение желчекаменной болезни — ультразвуковое исследование органов брюшной полости – это логичное начало инструментального обследования пациента с билиарной болью [7,16].
Обнаружение сладжа, также как и выявление камней желчного пузыря, у пациента с билиарной болью является основанием для проведения холецистэктомии. Тоже самое можно сказать и о холестериновых полипах, которые могут отделяться и вызывать обструкцию протоков, что сопровождается билиарной болью, холециститом или панкреатитом.
Если первичное ультразвуковое исследование не обнаруживает причин билиарной боли, при условии сохранения последней необходимо повторное исследование с более тщательным осмотром «проблемных» областей. При повторном негативном результате ультрасонографии следует рекомендовать пациенту проведение дополнительных исследований.
Эндосонография может выявить мелкие конкременты, обнаружение которых при ультрасонографии не возможно из-за ограниченного разрешения. В случае когда и эндосонография не выявляет патологических изменений, следует проводить микроскопию желчи для поиска в ней микрокристаллов.
Исключение других заболеваний – среди внебилиарных причин симптомов, которые могут быть схожи с ФЗЖП, в первую очередь должны рассматриваться кислотозависимые заболевания пищевода, желудка и двенадцатиперстной кишки, функциональная диспепсия и ишемическая болезнь сердца.
При наличии определенных анамнестических, физикальных, лабораторных и инструментальных данных круг причин билиарной боли может также включать дисфункцию сфинктера Одди и хронический панкреатит. При дисфункции сфинктера Одди характерными признаками будут сопутствующие патологические печеночные и панкреатические биохимические тесты и расширение желчновыводящих путей при визуальных исследованиях.
Кислотозависимые заболевания пищевода, желудка и двенадцатиперстной кишки — пациенты с такой патологией могут иметь сходную клинику с больными билиарной патологией. Характер болевого синдрома, его локализация, длительность, появление болей ночью и натощак могут складываться в практически идентичную картину.
В то же время диспептические боли менее интенсивные и реже вынуждают пациентов обращаться за неотложной помощью. Кроме того, приступы более продолжительные и возникают чаще (нередко ежедневно) в сравнении с билиарными болями при ФЗЖП. Отличием болей при кислотозависимых заболеваниях является их купирование приемом кислотоснижающих препаратов, антацидов или даже приемом пищи.
Функциональная диспепсия — аналогично ФЗЖП является диагнозом исключения. Больные с функциональной диспепсией предъявляют жалобы на не очень интенсивные боли или чаще на дискомфорт в эпигастрии. Эти ощущения возникают ежедневно и обычно длятся более 6 часов. Часто больных беспокоит вздутие живота и усиление симптомов непосредственно после принятия пищи. Для пациентов с симптомами характерными для функциональной диспепсии нецелесообразно проведение дополнительных тестов с целью исключения ФЗЖП.
Если же клиническая картина больше характерна для билиарной патологии, то после визуальных и лабораторных исследований остается лишь возможность выполнения холецистокин – стимулированной холесцинтиграфии. Снижения пузырной фракции выброса менее 40 % делает диагноз функционального заболевания желчного пузыря высоковероятным.
Ишемическая болезнь сердца — недостаточность коронарного кровообращения особенно в базальных отделах сердца может протекать с выраженными верхнеабдоминальными симптомами. Обычно приступы боли провоцируются физической нагрузкой, иррадиируют в левую руку и возникают внезапно. Клиницисты должны всегда быть ориентированы на проведение исследований с целью исключения ИБС. Особенно это касается пациентов с высоким кардиометаболическим риском или с другими проявлениями заболеваний сердца и сосудов.
Холецисктокинин – стимулированная холесцинтиграфия — ХСХГ предназначена для определения фракции пузырного выброса. Значение ФПВ менее 35 % – 40 % свидетельствует о нарушенной моторике желчного пузыря. Такие пациенты с высокой вероятностью избавятся от симптомов после проведения холецистэктомии [17,18].
ХСХГ с определением ФПВ должна выполняться только пациентам с типичными билиарными симптомами. Она не должна быть рекомендована при иной клинической картине со вздутием живота, тяжестью и другими диспептическими симптомами. Сниженная ФПВ у таких пациентов не может рассматриваться как показание к холецистэктомии, т.к. эффективность последней будет очень низкой [15].
Ряд заболеваний и лекарственных средств может снижать сократительную способность желчного пузыря, влияя таким образом на результаты ХСХГ. Среди них стоит отметить: диабет, целиакию, ожирение, цирроз печени, прием антагонистов кальция, контрацептивов, Н2-блокаторов, бензодиазепинов, опиатов, атропина, октреотида и теофиллина.
К сожалению в Украине ХСХГ практически не используется из-за высокой стоимости и технической сложности. До сих пор нет достаточной информации о диагностической ценности других методов определения ПФВ.
Дисфункция сфинктера Одди
Римский консенсус ІІІ модифицировал классификацию Милуоки с целью сделать ее легче применимой в клинической практике и избежать, в тех случаях когда это возможно, проведения ЭРХПГ. Современные диагностические критерии включают преимущественно неинвазивные методики с измерением диаметра протоков вместо времени пассажа контраста [7]:
- Пациенты I типа имеют билиарные боли, повышение уровня трансаминаз, билирубина или щелочной фосфатазы более чем в два раза при двух исследованиях, а также расширение холедоха более 8 мм по данным УЗИ. Примерно 65-95% таких пациентов имеют дисфункцию СО по данным манометрии.
- Пациенты II типа жалуются на билиарные боли при наличии одного из вышеуказанных визуальных или лабораторных признаков. В таких случаях 50-63% больных могут иметь манометрическое подтверждение дисфункции СО;
- И пациенты III типа при наличии билиарных болей не имеют других проявления, вероятность подтверждения дисфункции СО здесь можно оценить между 12% и 59%.
Диагностические критерии и классификация дисфункции панкреатического сегмента СО близки классификации Милуоки. Здесь также рассматриваются три группы пациентов, у которых отмечается идиопатический панкреатит и/или необъяснимая панкреатическая боль [20,21]:
- Пациенты І типа отвечают трем нижеперечисленным критериям:
– имеют панкреатическую боль;
– у них расширен главный панкреатический проток (> 6 мм в области головки и > 5 мм в теле поджелудочной железы);
– количество сывороточной амилазы или липазы в 1,5 раза выше верхней границы нормы.
- Пациенты ІІ типа имеют боль плюс еще один критерий;
- Пациенты ІІІ типа кроме панкреатической боли не имеют других диагностических критериев.
Инструментальные исследования являются определяющими в подтверждении диагноза дисфункция СО. Для этой цели используется ряд неинвазивных исследований и манометрия СО, признанная в качестве «золотого стандарта». В таблице 3 приведена корреляция между неинвазивными тестами и МСО [22].
Таблица 3. Корреляция неинвазивных методов диагностики дисфункции СО и МСО.

Несмотря на низкую диагностическую эффективность изученных неинвазивных методов, их совместное применение может иметь перспективу в прогнозировании позитивных долгосрочных результатов сфинктеротомии. В случаях когда дисфункция СО подтверждена манометрией, абнормальные результаты ультразвукового исследования и гепатобилиарной сцинтиграфии говорят в пользу необходимости сфинктеротомии [22].
Определяющим в установлении диагноза дисфункция СО, как уже говорилось выше, является МСО. С ее помощью пациенты могут быть разделены на две группы:
- Пациенты со структурными аномалиями СО (стенозом);
- Пациенты с функциональными аномалиями СО (дискинезией);
Наличие стеноза СО устанавливается по выявлению повышения
базального давления выше 40 mmHg. Этот показатель является воспроизводимым и давление, как правило, не снижается значительно при введении миорелаксантов и спазмолитиков . Другие патологические параметры МСО приведены в таблице 4 [23].
Таблица 4. Патологические параметры профиля давления СО, определяемые в билиарном и панкреатическом сегментах.

ЛЕЧЕНИЕ
Функциональное заболевание желчного пузря.
Наиболее эффективными методом лечения ФЗЖП признается холецистэктомия. Она должна выполняться только пациентам с несомненными клиническими критериями ФЗЖП и снижением ПФВ ниже 40 % по данным ХСХГ.
Сравнение эффективности холецистэктомии с нехирургическими методами лечения ФЗЖП было целью мета-анализа, включавшего 10 исследований всего 615 пациентов с болью в правом верхнем квадранте живота, отсутствием конкрементов в желчном пузыре и снижением ПФВ по данным ХСХГ. Была установлена большая эффективность оперативного в сравнении с консервативным лечением в достижении полного исчезновения симптомов ФЗПЖ [19]. Однако, отмечается, что включенные исследования имели серьезные методологические недостатки: нерандомизированный дизайн, различные сроки постоперационного наблюдения, несандартизированные протоколы и другие.
Показания к проведению холецистэктомии — пациенты с ФЗЖП и сответствующими клиническими критериями и ПФВ менее 40 % рассматриваются как кандидаты для проведения холецистэктомии. Несмотря на то, что опубликованные исследования, в которых изучалась эффективность ПФВ в качестве предиктора исчезновения билиарной боли после холецистэктомии, были ретроспективными, другого достоверного предиктора пока не существует.
К сожалению практическое отсутствие в Украине возможности проведения ХСХГ с определением ПФВ делает принятие решения в отношении холецистэктомии очень непростым. Вероятно разумной стратегией может быть консервативное лечение на ранних этапах с последующей оценкой его эффективности.
Продолжающиеся приступы билиарной боли ввиду отсутствия полноценной эффективности фармако- и фитотерапии должны рассматриваться как показание к проведению холецистэктомии.
Ультразвуковые критерии нарушения сократительной способности желчного пузыря пока нельзя рассматривать в качестве основания для проведения оперативного лечения по причине отсутствия стандартных протоколов и параметров оценки.
Консервативное лечение – к сожалению эффективность фармакологических средств и фитопрепаратов в контроле симптомов ФЗЖП пока не была адекватно определена. В то же время урсодеоксихолевая кислота, НПВП, прокинетики и желчегонные средства, включая препараты артишока широко рекомендуются пациентам с ФЗЖП [24].
Все пациенты с ФЗЖП должны получить подробные и доступные рекомендации по диете и режиму питания. Диета №5 и 5-6-ти разовый режим питания не имеют доказательств эффективности, создают значительные трудности для пациентов и заставляют их необоснованно отказываться от любимых продуктов и блюд. Целесообразно рекомендовать диету достаточную по калорийности и сбалансированную по количеству необходимых нутриентов. Пациенты с избыточной массой тела или ожирением должны следовать сбалансированной гипокалорийной диете. Большинство больных с ФЗЖП нуждается в 3-4-х разовом режиме питания с интервалом между приемами пищи не более 3,5-4-х часов.
Оптимальным подходом в выборе консервативной терапии ФЗЖП является сочетание курсового приема препаратов влияющих на моторику желчного пузыря с применением симптоматических средств для купирования приступов билиарной боли. Лечение должно быть персонализированным на основании оценки эффективности назначенного препарата у каждого пациента.
Купирование приступов билиарной боли может быть достигнуто с помощью назначения ненаркотических анальгетиков и нестероидных противовоспалительных лекарственных средств: метамизола натрия, парацетамола или напроксена. Пациентам с сопутствующими кислотозависимыми заболеваниями предпочтительнее назначать селективные ингибиторы ЦОГ 2.
Для оптимизации моторики желчного пузыря и увеличения фракции выброса пациенты должны соблюдать вышеприведенный режим питания и принимать препараты, влияющие на моторно-эвакуаторную функцию ЖП. Эффективным является прием таких препаратов индивидуально подобранным курсом, в среднем составляющим 2-3 недели.
Учитывая обязательные параметры эффективности и безопасности, оправданным является выбор препаратов артишока, имеющих выраженное влияние на моторно-эвакуаторную функцию желчного пузыря.
Недавно начавший использоваться в клинической практике Артихол 400 мг содержит в одной таблетке в два раза большее количество сухого экстракта артишока, что позволяет повысить комплайнс терапии. Первые результаты применения Артихола 400 мг у пациентов с ФЗЖП демонстрируют значительное уменьшение частоты и интенсивности приступов билиарной боли. Вместе со здоровой диетой и режимом питания применение препарата приводит к длительной ремиссии ФЗЖП.
Артихол 400 мг назначают три раза в день перед основными приемами пищи. Курс лечения определяется индивидуально с учетом динамики эффективности и переносимости препарата. Средняя продолжительность составляет 14-21 день.
Препараты урсодеоксихолевой кислоты могут быть эффективны у части больных, особенно при сопутствующих нарушениях моторики двенадцатиперстной кишки и при дислипидемиях.
В ряде случаев оправдано применение прокинетиков: метоклопрамида, домперидона и итоприда.
Оценка эффективности консервативной терапии, комплайенса и принятие решения в отношении оперативного лечения при неудовлетворительных результатах представляются сложной и ответственной задачей. Тем не менее, продолжающиеся приступы билиарной боли и отсутствие других причин симптомов оставляют холецистэктомию единственным эффективным методом лечения у части больных.
Дисфункция сфинктера Одди
Лечение дисфунции СО должно преследовать достижение следующих терапевтических целей:
- Основная терапевтическая цель – устранение боли и рецидивов острого панкреатита путем восстановления оттока желчи и панкреатического секрета в двенадцатиперстную кишку с помощью лекарственной терапии, эндоскопических и хирургических методов лечения.
- Успешное лечение, как всегда, зависит от точности диагноза. Множество других патологических состояний, включая СРК, функциональную диспепсию могут вызывать симптомы, сходные с дисфункцией сфинктера Одди. Поэтому другие причины боли у пациентов с постхолецистэктомическим синдромом и рецидивирующим панкреатитом также должны быть исключены.
- Достижение терапевтических целей, как правило, обеспечивается дифференцированным подходом к пациентам со стенозом и дискинезией СО. В первом случае предпочтение отдается хирургическим и эндоскопическим методам, а во втором – фармакотерапии. В ситуациях, когда клиническая картина обусловлена сочетанием стеноза и дискинезии может быть эффективен последовательный подход: инвазивные методы с дальнейшей фармакотерапией.
Эндоскопические методы лечения дисфункции СО
Билиарный или панкреатический сегмент сфинктера Одди может быть рассечен с помощью электроножа во время ретроградной холангиопанкреатографии. Эта манипуляция должна выполняться опытным и квалифицированным эндоскопистом, пациенты которого имеют хорошие исходы в течение длительного наблюдения. Множество исследований изучали эффективность эндоскопической сфинктеротомии [25]. В то же время период последующего наблюдения и критерии включения варьировали. Установлено ослабление или исчезновение боли в 30-90% случаев. Эффективность манипуляции зависела от тщательности подбора пациентов.
Эндоскопические инъекции ботулизма для самостоятельного лечения дисфункции сфинктера Одди успешно используются в ряде клиник [26]. Они также применяются в качестве подготовки к последующей сфинктеротомии.
Хирургическое лечение дисфункции СО
Билиарная и панкреатическая сфинктеротомия также может быть выполнена хирургическим путем через трансдуоденальный доступ. Этот способ лечения имеет два преимущества перед эндоскопическими манипуляциями:
- Хирургическое вмешательство обеспечивает большую точность в выполнении сфинктеротомии. При эндоскопическом доступе сложно отделить трансаампулярную перегородку без риска повреждения кишки. В результате эндоскопическая сфинктеротомия не всегда полностью устраняет панкреатическую обструкцию [27]. Эндоскопическая сфинктеротомия билиарного сегмента СО может вообще не затронуть панкреатический сегмент [28]. Этого не случается при хирургическом вмешательстве.
- Хирургическая интервенция также уменьшает вероятность повторного стеноза в результате склерозирования.
Несмотря на эти потенциальные преимущества, эндоскопические подходы менее инвазивны, позволяют добиться аналогичных исходов и считаются предпочтительными в тех центрах, где есть квалифицированные специалисты.
Консервативное лечение дисфункции СО
Лекарственные препараты, расслабляющие гладкую мускулатуру, могут быть эффективны у пациентов с дисфункцией СО. Ранее с этой целью применялись блокаторы кальциевых каналов и нитраты. К сожалению вероятность побочных эффектов очень высока при их применение. Оставляет вопросы и эффективность такой терапии, в одном из исследований у 50% пациентов не было отмечено улучшения клинической картины [29].
Лечение с применением нитратов и блокаторов кальциевых каналов показано пациентам с дискинезией СО, у которых существует высокий риск осложнении от проведения эндоскопической ретроградной холангиопанкреатографии. Однако, такая фармакотерапия дисфункции СО редко имеет достаточную эффективность при длительном применении.
В ряде исследований было отмечено, что несмотря на значительное снижение базального давления в СО применение нифедипина и нитроглицерина ассоциировано со значительным влиянием на системное кровообращение [30,31,32].
Существование теории влияния микролитиаза на развитие постхолецистэктомического синдрома делает потенциально эффективным применение урсодеоксихолевой кислоты у таких пациентов. В одном из рандомизированных исследований применение 300 мг препарата дважды в день у пациентов с постхолецистэктомическим синдромом отмечалось существенное облегчение боли в сравнении с нелеченными пациентами [33]. Лечение продолжалось шесть месяцев. В течение последующего 29-ти месячного наблюдения у 11-ти из 12-ти пролеченных пациентов не было приступов билиарной боли.
Таким образом, вероятно определение наличия микролитиаза при постхолецистэктомическом синдроме и последующее лечение урсодеоксихолевой кислотой может быть перспективным в лечении пациентов с таким вариантом дисфункции СО.
ЗАКЛЮЧЕНИЕ
- Функциональные заболевания билиарной системы являются причиной приступов билиарной боли у пациентов, у которых отсутствуют билиарные конкременты и билиарный сладж.
- ФЗБС являются диагнозом исключения поскольку ряд других заболеваний (ЖКБ, пептическая язва, функциональная диспепсия, ИБС) может протекать с подобными симптомами.
- Для постановки диагноза ФЗБС необходимо присутствие Римских критериев III в сочетании с нормальными показателями (ФЗЖП) или патологическими показателями (дисфункция СО) печеночных биохимических тестов и активности панкреатических ферментов.
- Холецистокинин-стимулированная холесцинтиграфия с определением пузырной фракции выброса является самым точным методом оценки моторной функции желчного пузыря, а манометрия СО признана в качестве «золотого стандарта» диагностики СО.
- В лечении пациентов с ФЗБС дифференцировано используют консервативные, эндоскопические и хирургические методы в зависимости от клинической картины и результатов дополнительных исследований.
- Препарат артишока Артихол 400 мг демонстрирует хорошую эффективность и переносимость при курсовом лечении ФЗЖП с целью уменьшения частоты и интенсивности приступов билиарной боли.
- Препараты урсодеоксихолевой кислоты эффективны при консервативном лечении дисфункции СО (постхолецистэктомическом варианте на фоне микролитиаза).
Стаття надана мовою оригіналу





